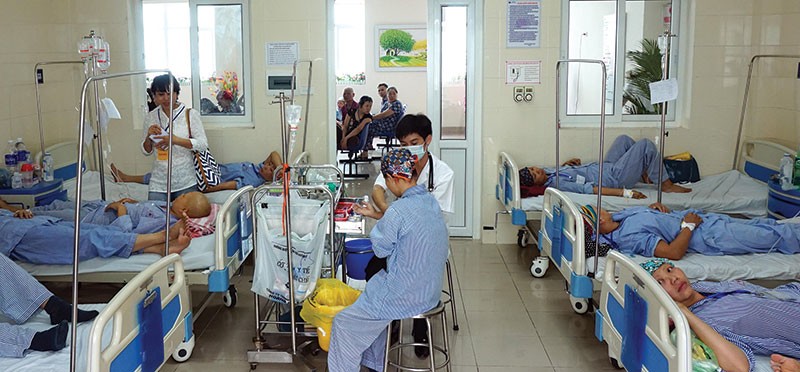
Tại Hội nghị, Bộ Y tế và Bảo hiểm xã hội Việt Nam đều khẳng định, vẫn còn tình trạng lạm dụng chỉ định xét nghiệm, số người điều trị nội trú tăng nhanh, thời gian nằm viện kéo dài và định mức trên một bàn khám khiến nhiều chi phí khám chữa bệnh cao bất thường, dẫn đến tình hình bội chi Quỹ BHYT ngày càng trầm trọng.
Thống kê của Bảo hiểm xã hội Việt Nam cho thấy, trong 9 tháng đầu năm 2017 đã có 122,9 triệu lượt khám chữa bệnh BHYT với tổng chi 71.325 tỷ đồng. Trong đó, có 35 tỉnh đã sử dụng hết toàn bộ quỹ khám chữa bệnh BHYT của cả năm 2017, 13 tỉnh chi trên 90% và 8 tỉnh chi trên 80%. Một số tỉnh vượt chi rất cao như Quảng Nam chi vượt gần 160%, Nghệ An chi vượt 140%, Quảng Trị chi vượt 136%.
Theo ông Dương Tuấn Đức, Giám đốc Trung tâm Giám định BHYT và Thanh toán đa tuyến khu vực phía Bắc, Bảo hiểm xã hội Việt Nam, có sự gia tăng lượt khám chữa bệnh bất thường. Nếu như tháng 1, 2/2017, số lượt khám chữa bệnh duy trì ở mức trên 5 triệu lượt/tháng thì đến tháng 7, 8, 9, số lượt khám chữa bệnh tăng vọt lên mức 9 triệu lượt mỗi tháng.
Nhiều cơ sở y tế tránh vượt trần bằng cách chia nhỏ ngày điều trị; chỉ định bệnh nhân vào nội trú bất thường, kéo dài ngày nằm viện, tính ngày giường bệnh nhân đã ra viện; giá dịch vụ y tế chưa hợp lý; chỉ định xét nghiệm, chẩn đoán quá mức cần thiết, thanh toán sai quy định; chất lượng cung cấp dịch vụ y tế chưa đảm bảo và có dấu hiệu trục lợi BHYT.
Cũng theo ông Dương Tuấn Đức, có tình trạng đổi tên dịch vụ kỹ thuật, phương pháp phẫu thuật để thanh toán giá cao như phẫu thuật cắt ruột thừa đổi thành phẫu thuật cắt ruột thừa có viêm phúc mạc, cắt u buồng trứng đổi thành cắt u buồng trứng cắm sâu trong tiểu khung, phẫu thuật nội soi đổi thành mổ mở...
Đáng chú ý, dịch vụ kỹ thuật nội soi tai mũi họng đang được chỉ định bất thường. Bệnh nhân viêm bờ mi, viêm họng, viêm amidan, viêm mũi, đục thủy tinh thể … đều được chỉ định nội soi tai mũi họng. Quỹ BHYT đang phải chi cho dịch vụ này tới 410 tỷ đồng. Nếu điều chỉnh lại giá thanh toán, có thể tiết kiệm được 104 tỷ đồng.
Nhiều bệnh viện kéo dài ngày điều trị. Chẳng hạn, mổ phaco có thể về trong ngày, nhưng tại Bệnh viện Mắt Đà Nẵng, bình quân bệnh nhân điều trị 8,27 ngày, con số này tại Bệnh viện Mắt Hưng Yên là 5,91 ngày.
Qua kiểm soát từ Hệ thống thông tin giám định BHYT, phát hiện nhiều trường hợp người bệnh khám bệnh nhiều lần. Trong 7 tháng đầu năm 2017, có 1.580 bệnh nhân khám chữa bệnh bình quân từ 8 lần/tháng; khám chữa bệnh tại nhiều cơ sở y tế, từ 3 cơ sở y tế trở lên.
Cá biệt có trường hợp bệnh nhân đi khám 132 lần trong 8 tháng. Có tháng, bệnh nhân này đi khám 17 lần. Nhiều lần, trong cùng một ngày, bệnh nhân này đi khám ở 2, 3 nơi, vừa bệnh viện, vừa trạm y tế phường, vừa trung tâm y tế thành phố. Hàng chục lần bệnh nhân được cấp trùng thuốc, mỗi lần cấp thuốc chỉ cách nhau 1, 2 ngày khám.
Một trường hợp khác, bệnh nhân đã khám 70 lần tại 7 cơ sở y tế khác nhau, với số tiền gần 80 triệu đồng, nhiều lần khám tại 2 cơ sở trong cùng một ngày. Bệnh nhân này nhiều lần khám cấp thuốc nhóm thuốc tim mạch, mỡ máu, tiểu đường có giá trị cao.
Theo Bảo hiểm xã hội Việt Nam, cần phải đảm bảo hài hòa quyền lợi của người bệnh, bệnh viện để có kinh phí thực hiện các dịch vụ và có khả năng cân đối Quỹ BHYT. Với tình trạng bội chi mỗi năm khoảng 10.000 tỷ đồng, đến năm 2020, quỹ dự phòng BHYT sẽ hết và nhiệm vụ cân đối quỹ sẽ rất khó khăn.
Được biết, trong tuần tới, Bộ Y tế sẽ cùng Bảo hiểm xã hội Việt Nam ban hành định mức về số giường thực kê, số lượt khám chữa bệnh trên bàn khám và thống nhất giá dịch vụ khám chữa bệnh, bảo hiểm y tế giữa các bệnh viện cùng hạng trên toàn quốc; đồng thời tăng cường thanh kiểm tra, xử lý nghiêm các vi phạm về lạm dụng kỹ thuật, trục lợi Quỹ BHYT.